「まだいいだろう」のあなたへ
●「健診で便検査が陽性だった。どうせ痔だろう。」
●「排便の時に血が出るけど、ずっとそうだから。」
●「親が大腸癌だったけど、自分は大丈夫かな?」
●「もともと便秘だから、おなかが痛いのだろう。」
●「親しい友人が大腸癌だった。自分も気をつけなくちゃいけないかな?」
こんな思いを経験したことがありませんか?
●「まだいいだろう」
●「しばらく様子を見てから」
●「今、忙しいから」
後回しにしていませんか?
このページにたどり着いたあなたであれば、大腸を調べるなら大腸内視鏡がいいことはお判りと思いますが、
「痛いのでは?」「苦しいのでは?」「時間がとられるのでは?」
といった、より具体的な不安も出てくることでしょう。
このページでは、当院の大腸内視鏡について解説します。
当院がどのようにあなたの不安を取り去ることが出来るかを解説します。是非、ご一読ください。
また、是非、他院のホームページもお読みいただき、比較検討してみてください。
大腸内視鏡(麻酔使用)とは

大腸内視鏡(麻酔使用)の成績:毎月更新中

- 2018年9月1日開院~2025年12月31日、9,968名(男性4,020名、女性5,948名)に大腸内視鏡(麻酔使用)を提供しました。
- 「全く痛くなかった」無痛率は、99.6%でした。尚、鎮痛剤は使用しておりません。
- 痛みを訴えられた方、44名の内訳は以下の通りです。
① 挿入困難に伴う痛み(24名)
② 大腸の癒着による痛み(13名)
③ 麻酔不十分による痛み(6名)
④ 原因不明の痛み(1名)

大腸内視鏡(麻酔使用)とは、静脈ルートから麻酔薬を注射し、眠った状態で行う大腸内視鏡です。検査中に大腸内視鏡を受けている感覚はありません。当院では、生体モニターといって、血液の中の酸素濃度、血圧、心拍数などをモニターする医療機器からの情報をもとに、麻酔の量を調整します。麻酔効果を、患者さんに声をかけながら意識状態を確認するのではなく、数値化したデータで確認していきます。
大腸内視鏡検査に麻酔を使用する意味

大腸内視鏡検査に麻酔を使用する意味とは、患者さんが抱きやすい、大腸内視鏡検査へのネガティブなイメージを拭い去るためです。
できるだけ多くの患者さんに大腸内視鏡検査を受けていただき、大腸がんが治療可能なステージで、できれば内視鏡治療だけで済むステージで見つかってほしいと思っています。しかし、「大腸カメラは痛かった」など、患者さんご自身の過去の苦い経験や、ご親類やご友人の辛い経験を聞くと、大腸内視鏡を受診するのをためらうのも無理はありません。

大腸内視鏡検査に麻酔を使用することで、この「痛かった」「つらかった」「恥ずかしかった」といったネガティブなイメージが払しょくされることを切に願っています。欧米では、大腸内視鏡検査では全例で麻酔薬が使用されます。当院でも同様の麻酔薬を使用しています。そして、がんの検査は一生に1回では終わりません。生涯にわたり、毎年、または数年に1回は行ってもらいたい検査です。できる限り苦しくない、検査予約をするのに躊躇しない検査を受けていただきたいと思います。そのためにも麻酔を使用した、より安楽な大腸内視鏡をお勧めします。
「痛み」や「恥ずかしさ」を減らす方法
「痛み」や「恥ずかしさ」を減らす方法、それは当院が高い評価をいただいているポイントの一つです。
大腸内視鏡には、痛みと恥ずかしさがつきものと思われがちです。これまでのご自身の経験から、あるいは親しい方から聞かされた苦しい体験から、大腸内視鏡を敬遠していた方も多いのではないでしょうか?
当院の対処方法を紹介します。
大腸内視鏡の痛みには従来、鎮静剤と鎮痛剤の併用が行われてきました。
従来行われてきた鎮静方法、意識下鎮静法(呼びかけにうっすら目を開ける程度)では、十分な麻酔効果は得られず、痛みを取るために鎮痛剤の併用が必要だったためです。

「呼びかけにうっすら目を開ける」程度では痛みの制御はできません。寝ている時に叩き起こされるのと一緒です。
鎮静剤では足りない作用を、鎮静剤と鎮痛剤のカクテルで対処してきたわけです。
副作用の懸念もそれに応じて多様化します。
当院の全身麻酔では、複数の薬剤の混合は行いません。
痛みへの対処方法は全身麻酔のみです。麻酔により検査を受けられる方は、痛みを感じることはありません。
意識がなく痛みを感じなくても、麻酔中にも無意識に顔をしかめたり、無意識に少し動かれる方もいます。その都度、生体モニターをチェックしながら、麻酔の投与量を調節していきます。
内視鏡の操作も非常にデリケートに行います。炭酸ガス送気や、後に解説する水浸法という、腸にやさしい方法を使います。麻酔がかかって意識のない患者さんに対しても、麻酔がかかっていないときと同じように繊細に内視鏡を操作します。

恥ずかしさは、意識がある中でお尻から内視鏡を入れられることから生まれます。
不十分な麻酔では効果は得られません。
当院では、恥ずかしさも全身麻酔で軽減できると考えています。
完全に眠った状態となる、当院の麻酔使用の大腸内視鏡では、恥ずかしさへの心配は不要です。
当院は胃の内視鏡検査でも麻酔使用
麻酔を使用した胃の内視鏡は、「胃カメラが苦痛で仕方がない」という患者さんにお勧めの検査方法です。「経鼻内視鏡でもキツかった」など、胃の内視鏡でお困りの患者さんを一人でも減らしたいと思っています。麻酔の注射は眠くなるだけでなく、ノドの筋肉をだらりと緩んだ状態にします。これによって「オエッ」という嘔吐反射を打ち消してしまいます。麻酔の深さは生体モニターで管理し、適正な麻酔量を選択します。また、当院の麻酔を使った胃の内視鏡検査では、苦いスプレーや液体によるノドの麻酔も行いません。さらに当院では、細い径の内視鏡を使用しますので、さらに苦痛が軽減されるものと考えます。

医師の私としても、患者さんが苦痛に耐え忍んでいる状態で、胃の内視鏡検査を続けることはたまらなく苦痛です。当院の大きな使命は、内視鏡検査の悪いイメージを払拭し、できる限り安楽な内視鏡検査を提供することです。胃の内視鏡を最も安楽に受ける方策として、この麻酔使用の胃の内視鏡をお勧めします。胃の内視鏡は、原則、受診当日に行いますので、お食事を抜いた状態で来院されてください。
安楽な大腸内視鏡を提供する、まえだクリニックの7つの特徴
安楽な大腸内視鏡のため、当院独自の工夫として、次の7つを提示します。
- 1
- 細径の内視鏡を使用します。
細い大腸内視鏡は腸への影響が少なく、痛みが出にくい特徴があります。内視鏡システムは、大学病院やがんセンターと同様の、国内第一位シェアを誇るオリンパス社製、最上位機種を採用しています。
- 2
- 水浸法という、大腸内視鏡から水を注入しながら挿入する技術を用います。
総量で100mlほどの水を少しずつ注入します。水によって腸内での抵抗が低くなるため、大腸カメラはスムーズに滑っていきます。
- 3
- 軽い麻酔を使用します。
効き目が速く、覚めるのも速いものを使用します。検査後のふらつきもありません。念のため、自動車やバイクでの来院はご遠慮ください。
- 4
- 炭酸ガスを使用します。
内視鏡を挿入した後に、腸を膨らましながら観察しますが、この時炭酸ガスを使用することで、検査後の不快な膨満感がありません。当院では、胃内視鏡を含めた全内視鏡検査で炭酸ガスを使用しています。
- 5
- 下剤を飲まない、下剤注入法による大腸内視鏡を行うことができます。
腸洗浄剤(下剤)は、最近では1リットル程度の内服で済むようになりました。それでも負担になる方が多くいらっしゃいます。麻酔して行う胃内視鏡から下剤を注入することで、下剤を飲むことを回避することができます。
もちろん、下剤を飲むことに抵抗のない方には無理にお勧めすることはありません。
- 6
- きめ細かで、心やさしい患者対応を提供します。
検査前、検査後の説明も、専門医である医師または経験を積んだ当院スタッフが丁寧に行います。
- 7
- 土曜日曜の大腸内視鏡検査が可能です。
平日忙しく、時間の取れない方に最適です。
麻酔を使用した大腸内視鏡検査の進め方
当院での大腸内視鏡(麻酔使用)の検査方法と進め方は、以下の通りです。
- 1
- 大腸内視鏡では事前診察が必要です。ご希望の検査期日の4日前までに、事前診察の外来予約をお願いします。

- 2
- 医師の問診と診察を行います。腹部診察の上、腹部エコー検査と血液検査が必要となることがあります。鎮静剤投与上問題となる腎障害や肝障害、また下剤投与において危険信号である大腸がんによる腸閉塞、事前前処置薬投与の目安となる糞便やガス貯留等を評価するためです。絶食で来院されると、すい臓や胆のうが腹部エコーで観察しやすくなります。
- 3
- 事前診察では医療スタッフより、前処置薬や腸洗浄剤の説明と食事指導があります。腸洗浄剤は、甘みを抜いたスポーツドリンクのようなもので、1時間で1リットルを飲みます。腸洗浄剤の飲用が困難な場合は、お申し出ください。当院では、下剤を飲まない大腸内視鏡も提供しています。
- 4
- 標準的には、大腸内視鏡検査3日前より酸化マグネシウム錠を内服していただき、検査1日前には腸の動きを助ける薬2錠を内服していただきます。検査当日の腸洗浄剤の洗浄効率を高めるための処置です。下痢をするなど、効果が強く出現した時には、中止または減量してもかまいません。
- 5
- 検査当日は、検査時間の5時間前より腸洗浄剤を飲み始めます。おおよそ2~4時間ほどで排泄物がきれいになります。検査時間に合わせて来院してください。
大腸内視鏡では、麻酔を使用しますので、検査当日はお車をご自分で運転して来院することはお控えください。
神戸、大阪を含めた近隣の方には原則的に自宅での飲用をお勧めしますが、希望される方には院内での下剤飲用も可能です。
緊張しやすい方は、院内で下剤服用するよりも、ご自宅で服用された方が排便の効率がよいと思います。
- 6
- 来院後は、お荷物を院内のロッカーにお預けいただきます。麻酔使用した後は、ご自分で荷物を監視できなくなりますので、十分に目が覚めるまで、お荷物はロッカー内に保管していただきます。
- 7
- 内視鏡室にお入りいただき、前処置を始めます。血圧と血中酸素濃度測定を生体モニター装置で測定します。その後、医療スタッフが麻酔を投与する静脈ルートを作成します。実際には、点滴の針を血管に入れて細い管をつなぎます。
- 8
- 医師が静脈麻酔を投与します。ゆっくり投与しますが、投与した瞬間から憶えていない方がほとんどです。生体モニターといって、血液の中の酸素濃度、血圧、心拍数などをモニターする医療機器からの情報をもとに、数値化して麻酔の量を調節していきます。患者さんは麻酔によって痛みを感じない状態ですが、さらに念を入れて、細い径の内視鏡を使用します。細い径の内視鏡は奥へ進めるときに、腸への抵抗が軽くなり、痛みが軽減されます。また、当院では水浸法(すいしんほう)という独特の内視鏡挿入方法を行います。水を注入しながら内視鏡を進めることにより、大腸内視鏡は大腸内でよく滑るようになり、痛みを防ぎます。また、内視鏡検査に二酸化炭素を使用することで、検査後の不快なお腹の張りを防ぐことができます。ポリープが見つかったときには、その場で切除していきます。麻酔を使用した大腸内視鏡の検査時間は、10分から20分ほどです。

- 9
- 大腸内視鏡が終了した後も麻酔はまだ体内に残っておりますので、検査台ごと安静室へと移動します。これは安全のための方策であり、ご自身で歩いて移動していただくことはありません。検査台はリクライニングチェアの機能も兼ね備えております。目が覚めた時には、いつの間にか安楽椅子に座っている感覚です。
- 10
- 十分に目が覚めましたら、荷物をロッカーから出していただき、診察室にて大腸内視鏡の結果説明を行います。
- 11
- 大腸内視鏡で採取された生検やポリープの組織診断結果は、原則的にお電話でお伝えします。再度来院していただく必要はありません。
※ 検査当日の所要時間は約1時間半ほどです。
もし大腸内視鏡検査で病気が発見されたら・・・
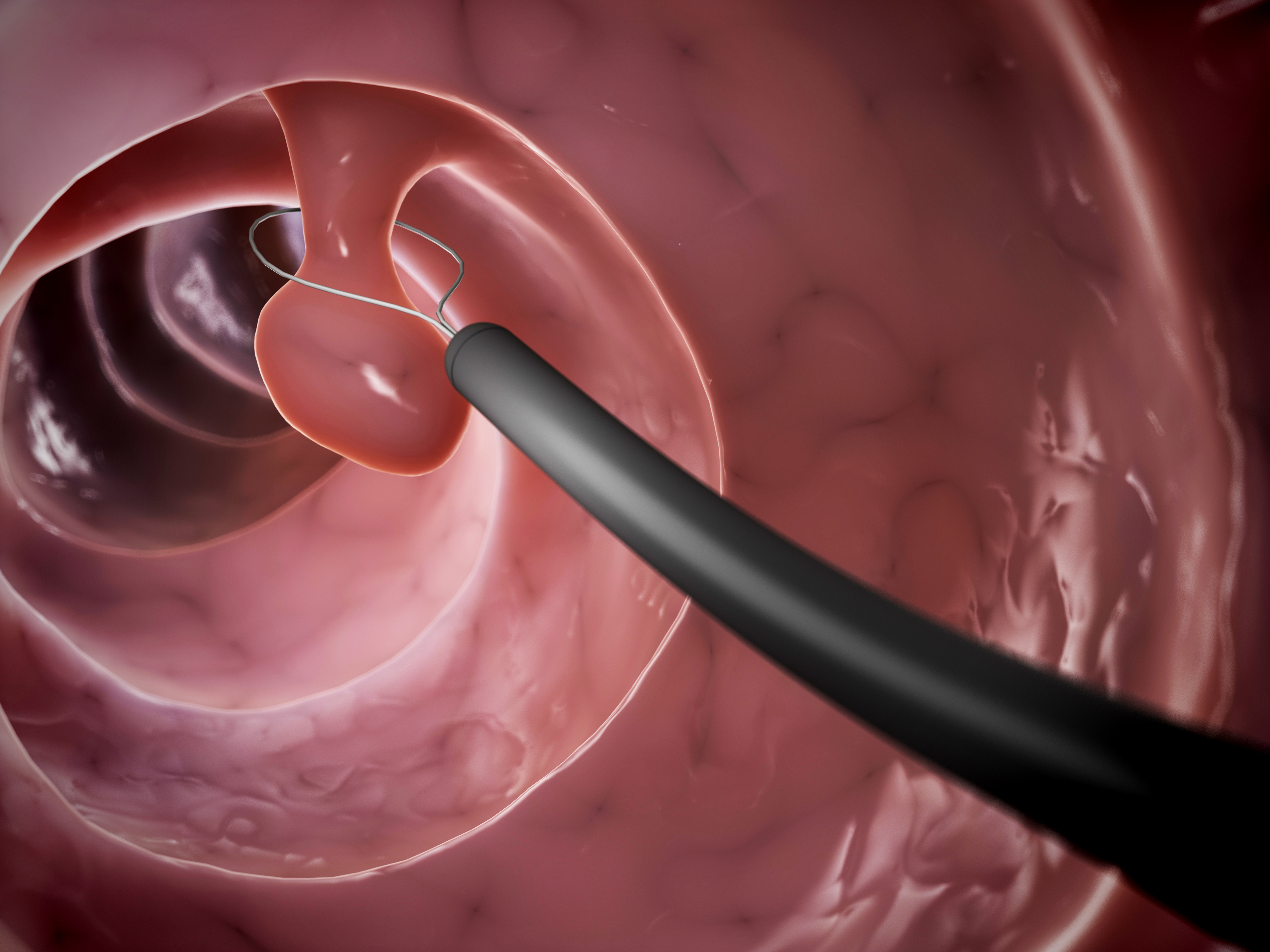
大腸内視鏡検査中に病気が発見されたら、組織検査などの追加検査や、可能ならポリープ切除などの内視鏡治療を行います。当院で採用する最新の大腸内視鏡では、狭帯域光観察(NBI)を行うことができます。この検査方法を行うことにより、見つかったポリープががんなのかそうでないのかが、おおよそ判ります。さらに、がんであれば、大腸内視鏡で簡単に治療できるのか、手術を受けた方が良いのかもおおよそ判ります。内視鏡治療では、スネアという丸い電気メスで簡便に切除する方法や、ポリープを水で浮かしてから切除する方法など、ポリープの大きさや形に応じて治療方法が異なります。切除後に出血を起こしやすい病変については、クリップという止血器具を使用することがあります。クリップは、ポリープを取った後の傷口を閉じて、出血の予防を行うために用います。
2018年9月1日開院~2025年12月31日、7,543例のポリープ切除を行いました。ポリープ検出率は75.6%でした。2025年4月以降統計を開始した、腺腫性ポリープ(大腸がんのリスクが高いポリープ)の検出率:ADRは、30.6%でした。このデータは、初回症例だけでなく、2回目受診以降のフォローアップ症例を含みます。合併症と認められたのは、治療後出血6例のみでした(合併症発生率0.07%)。
内視鏡で簡単に治療することが難しい場合は、組織検査を行ってから、専門施設での治療をお勧めすることがあります。
大腸内視鏡(麻酔使用)の費用は?
3割負担で計算しますと、約6000円から27000円程です。病理検査やポリープ手術の追加により変わります。初診料、再診料、土日加算を含みません。
大腸内視鏡(麻酔使用)を希望される皆様へ
- 1
- 心臓病、腎臓病、肝臓病をお持ちの方は、当院での内視鏡検査をお断りすることがあります。

- 2
- 授乳中のご婦人は、内視鏡受診後24時間は授乳ができません。当院は、妊娠中の内視鏡検査には対応していません。

- 3
- 当院はバリアフリー構造や手すりの設置が十分ではありません。杖歩行や車椅子移動の方の内視鏡検査はお断りすることがあります。
- 4
- 90歳以上の患者さんでは全身機能の低下が予想されます。当院での大腸内視鏡はお受けできません。救急体制の整った総合病院にて入院の上、大腸内視鏡検査をお勧めします。
- 5
- 下剤はご自宅での飲用をお勧めしますが、院内で飲用していただくこともできます。下剤を飲むことに抵抗のある方は、「下剤を飲まない大腸内視鏡」のページをご参照ください。
- 6
- 上記を確認の上、事前受診予約をお願いします。事前受診当日は内視鏡検査は行いません。インターネット、電話で予約が可能です。メール、電話での問い合わせが可能です。

- 7
- 緑内障の方は、麻酔や鎮静剤を使用することで眼圧が上昇し、失明する場合も あります。緑内障または緑内障の疑い・高眼圧などで眼科受診中の方は検診前に 必ず眼科主治医に鎮静剤使用が可能かをご相談ください。 眼科での事前の確認をされていない場合、 鎮静剤が使用できない場合がありますので、ご了承ください。
大腸ポリープ
大腸ポリープを大腸カメラで切除することで、大腸がんの発症率は低くなります。大腸ポリープには3種類あります。大腸腺腫(だいちょうせんしゅ)、大腸鋸歯状腺腫(だいちょうきょしじょうせんしゅ)、そして大腸過形成ポリープ(だいちょうかけいせいぽりーぷ)と呼ばれます。
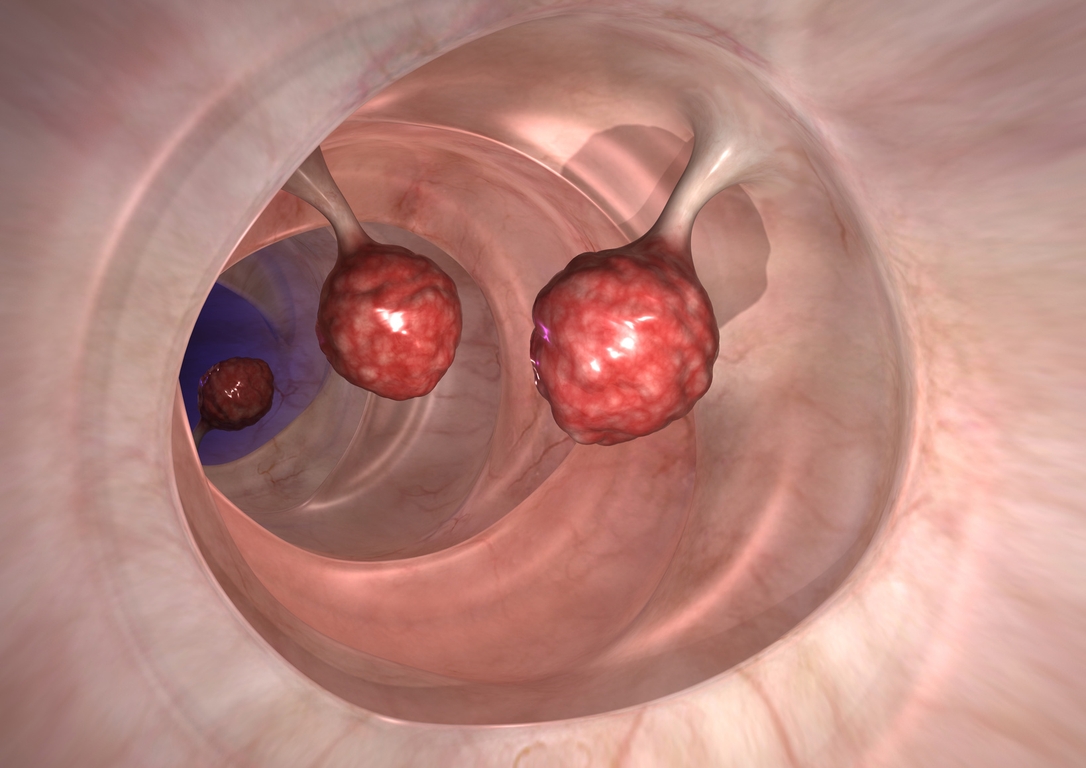
このうち、大腸腺腫と大腸鋸歯状腺腫はがん化することが知られており、早い段階から大腸カメラで切除することで、大腸がんの発症率が低くなります。大腸過形成ポリープは、一般に切除する必要ないポリープと言われております。これら切除の必要なポリープとそうでないものを大腸カメラの検査中に識別する方法として、当院ではNBI拡大法を用いています。治療の必要なポリープはNBI拡大法に続いて、治療を行っております。一般に大腸腺腫は、そのサイズが1㎝を超えるとがんを含みやすいといわれます。
是非、大腸カメラを受診されて、これらのがん化しやすいポリープをがんになる前に治療することをお勧めします。
大腸憩室症(だいちょうけいしつしょう)
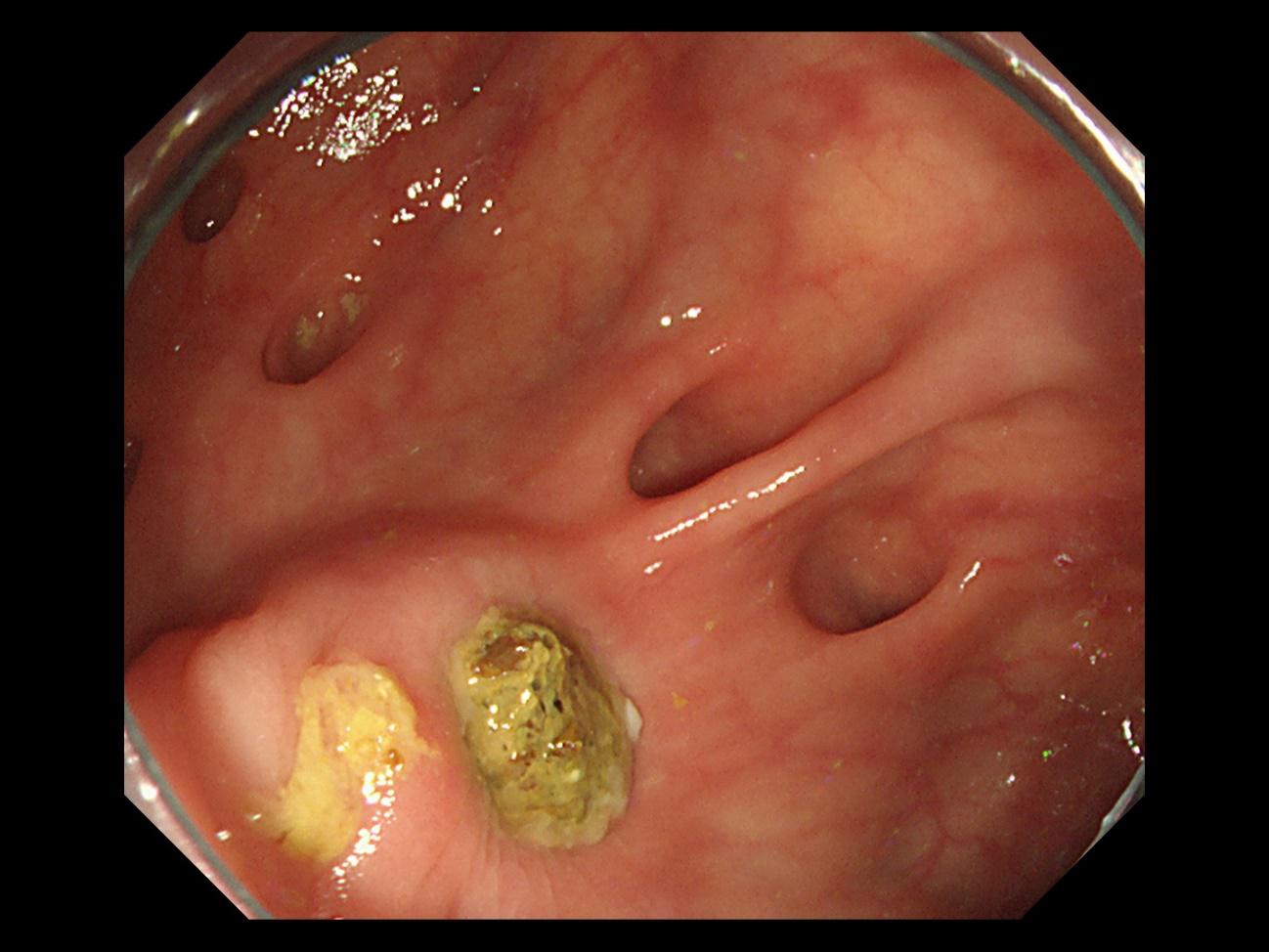
大腸憩室症は、大腸の壁にできた穴ぼこのようなものです。大腸憩室症は、生命にかかわることは少ない病気です。しかし、出血や感染の原因になることがあります。出血については、大腸憩室が大腸の血管が通る部位に起こりやすいことが原因と言われます。特徴は、真っ赤な血液が大便とは関係なく、だらだらと肛門から出てくることです。輸血が必要なほど出血するケースもあり、入院をして経過を見ることが多い病気です。大腸カメラを緊急処置として行い、クリップと呼ばれる止血器具で出血を止めることがあります。感染は、大腸憩室とう穴ぼこに糞便が詰まることが原因です。細菌の塊である糞便が大腸憩室の中に長くとどまることによって、感染がおこります。症状は、発熱と腹痛です。発熱は38度以上の高熱となることがあります。
腹痛は大腸憩室症のある部位、よくできやすいのは、上行結腸(じょうこうけっちょう)とS状結腸(えすじょうけっちょう)です。上行結腸はお腹の右側あたり、S状結腸はお腹の左下あたりにあります。特に注意したいのは、上行結腸にできた大腸憩室症の感染です。これを上行結腸憩室炎(じょこうけっちょうけいしつえん)と呼びます。上行結腸憩室炎は、虫垂炎または盲腸炎と紛らわしい症状を出すことに注意が必要です。お腹の部位が同じ右側であることが紛らわしい原因です。虫垂炎は放置すると命に係わる腹膜炎を起こすことがありますので、お腹の右側の痛みと発熱は、十分に注意する必要があります。日頃の大腸カメラで大腸憩室症は発見することができますので、説明を聞いたうえで、出血や感染などの危険性を心に留めておくことが必要です。出血も感染も、便秘症が遠い原因となることがありますので、便秘をしない生活習慣(運動や水分摂取)を心がけるようにしましょう。
痔

実は痔が大腸カメラでよく見つかります。大腸がん健診では精密検査として、大腸カメラが勧められますが、痔が原因で大腸がん健診に引っかかった方が多いのです。しかし、患者さんは痛みも出血もないといわられることが多いです。内視鏡でなければわからない痔もあるのです。痔は、基本的に症状があれば治療する病気ですので、大腸がんも大腸ポリープも見つからなければ、治療をする必要はありません。一度大腸カメラを受けて痔があると言われた、だから今年引っかかっても大丈夫だと思われる方がいます。また、もともと自分は痔があるのでがん健診には必ず引っかかるのだ、だから今年は受けなくてもいいや、と思われる方がいます。このような方たちに心に留め置いてほしいことは、痔と大腸がんは無関係であることです。また健診があてにならなければ、ご自分で大腸カメラを受ける決心をしてほしいということです。
「自分は痔だと思っていたら、大腸がんだった」
多くの進行した大腸がんの患者さんが、このような言質をなさいます。痔があったとしても、大腸がんとはつながらない大腸がん健診の結果であったとしても、数年に1度は大腸カメラを進んで受けていただくことをお勧めします
虚血性腸炎(きょけつせいちょうえん)

下血(おしりからの出血)と腹痛を特徴とする腸炎です。高齢の方に起こりやすい腸炎です。症状の下血と腹痛は激烈であることから、救急センターへの搬送される患者さんが多い病気です。良性の病気ですから、命にかかわる病気ではありません。入院して、食事を一定期間停止し(絶食)、点滴治療をすることで症状は回復します。大腸カメラを入院中に行うことがありますが、大腸に沿って一直線に潰瘍ができることが特徴です。
クローン病と潰瘍性大腸炎(かいようせいだいちょうえん)

炎症性腸疾患(えんしょうせいちょうしっかん)といわれる、原因不明の難病です。どちらも下痢や発熱、腹痛、下血(おしりからの出血)が特徴です。クローン病は、口から食道、胃、腸すべての消化管(食べ物が通る道筋)に起こります。良性の病気ですが、よくなったり悪くなったり、治療が良く効いたり、効かなかったり、長い経過をたどる病気です。小腸や大腸などが狭くなって、腸閉塞(ちょうへいそく)といって食物が通らなくなって、嘔吐や腹痛の原因となることがあります。生物学的製剤と言われる先進治療が発達している病気です。潰瘍性大腸炎は、クローン病よりよく見られる病気です。クローン病とは違って、大腸だけが影響を受ける病気です。病気の程度は様々で、非常に軽く完治してしまう方から、長い経過から大腸がんを発症してしまう方までと多彩な経過をたどります。潰瘍性大腸炎も治療方法の進んでいる病気の一つです。治療費の公費補助がありますので、長い経過では治療費の負担が軽くなることがあります。



